Mindful eating e PNEI nell’alimentazione: quadro clinico integrato per psicologi
La condotta alimentare è un fenomeno complesso che nasce dall’incontro tra mente, corpo e contesto. Ridurla alla sola cognizione o a meri piani dietetici porta spesso a risultati fragili.
Per la pratica clinica, integrare Mindful eating e PNEI offre un linguaggio comune tra psicologia dell’alimentazione e fisiologia. L’obiettivo è trasformare l’insight in scelte diverse al momento del pasto, migliorando aderenza, sicurezza e continuità di cura.
Perché falliscono i modelli di controllo nei disturbi del comportamento alimentare?
Molti pazienti arrivano dopo anni di approcci centrati sul controllo: conteggio calorico, liste di alimenti consentiti e vietati, piani rigidi. A breve termine possono sembrare utili, ma spesso riducono l’interocezione, aumentano ansia e senso di colpa e innescano il ciclo restrizione, abbuffata e ricaduta. Il problema non è la mancanza di motivazione del paziente: è l’assenza di un modello che metta in relazione segnali corporei, emozioni e contesto.
Passare a una struttura regolativa significa sviluppare l’ascolto, negoziare scelte possibili e costruire micro-decisioni in tempo reale. In questa prospettiva, la psicologia dell’alimentazione dialoga con la fisiologia e consente interventi più stabili e meno reattivi.
Fondamenti PNEI applicati all’alimentazione
La PNEI studia l’interazione tra mente, sistema nervoso centrale, sistema endocrino e sistema immunitario. Portare questa cornice in seduta aiuta a normalizzare l’esperienza del paziente e a spiegare perché il comportamento alimentare non possa essere ridotto alla forza di volontà.
Per il clinico, PNEI in psicologia significa disporre di indicatori concreti che orientano psicoeducazione, obiettivi e tecniche.
Assi PNEI: stress (HPA) e intestino–cervello
L’asse HPA collega stress e cortisolo con urgenza, irritabilità dell’appetito e fatica. L’asse intestino e cervello, attraverso il microbiota e il nervo vago, modula ansia, tono dell’umore e regolazione alimentare.
Leggere i sintomi su questi due assi aiuta a scegliere la priorità clinica: riduzione dello stress, addestramento interocettivo, lavoro sul ritmo dei pasti e sulla qualità dell’attenzione durante il mangiare.
Ormoni dell’appetito
Leptina e grelina segnalano rispettivamente disponibilità energetica e richiesta di assunzione, mentre i sistemi dopaminergico e insulinico modellano motivazione, ricompensa e oscillazioni dell’appetito. In seduta, una psico-educazione semplice e concreta su questi segnali aiuta a spostare la narrazione da “sono indisciplinato” a “sto reagendo a segnali che posso imparare a riconoscere e regolare”.
Infiammazione e fame emotiva
Stress cronico, sonno insufficiente e restrizioni ripetute favoriscono infiammazione di basso grado e craving. L’intervento clinico efficace combina lavoro sullo stress, educazione interocettiva e coordinamento con nutrizione e medicina quando sono presenti comorbilità o terapie farmacologiche.
Mindful Eating come strumento clinico
La Mindful eating non è un esercizio di attenzione applicato ai pasti, ma un metodo per collegare consapevolezza, emozioni e fisiologia. In terapia si lavora sulla percezione dei segnali, sulla scelta in tempo reale e sulla tolleranza dell’urgenza.
Il modello delle nove “fami” aiuta a distinguere fame fisiologica, fame sensoriale, fame del cuore e fame cognitiva, così da nominare l’esperienza senza moralizzarla. La pratica regolare potenzia la neuroplasticità: l’attenzione allenata riduce l’automatismo, migliora la discriminazione delle sensazioni e sostiene scelte alimentari più stabili. Il punto clinico non è “mangiare perfettamente”, ma passare dall’evitamento o dalla rigidità alla regolazione.
Valutazione e tecniche d’intervento
La valutazione va impostata come processo continuo: una baseline chiara, metriche semplici da condividere con il paziente e momenti di riesame programmati. In questo modo l’intervento non dipende dal peso come unico indicatore e la motivazione resta ancorata a progressi osservabili nel quotidiano.
Scala 0–10 fame/sazietà
Introdurre la scala da 0 a 10 fin dalla prima fase consente di ancorare la conversazione a criteri condivisi. In seduta si collegano i punteggi a sensazioni specifiche presenti nel corpo, in modo che “4” o “7” non siano numeri astratti. La scala diventa un indicatore di processo per pianificare quantità, tempi e tipologia dei pasti, e uno strumento di autovalutazione per il paziente tra una seduta e l’altra.
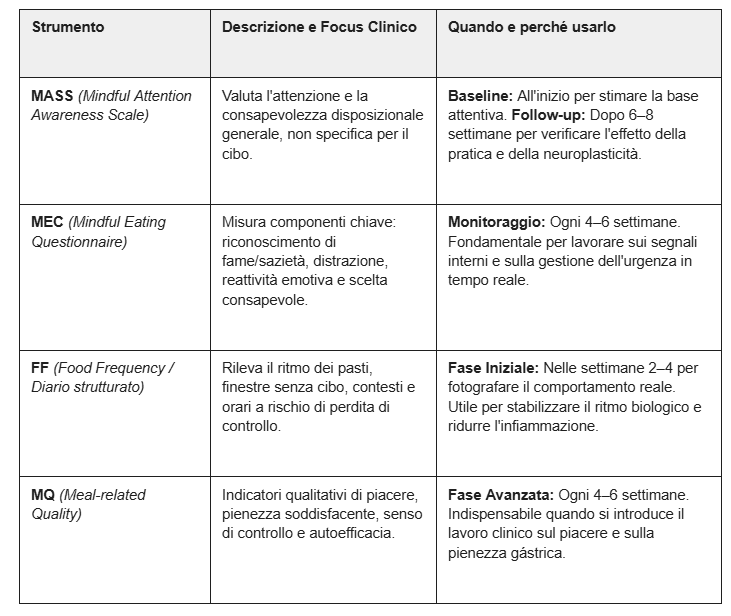
Strumenti di misura: MASS, MEC, FF e MQ
Questa tabella sintetizza i principali strumenti di misura utili nella pratica di mindful eating: MASS, MEC, FF e MQ. Per ciascuno trovi che cosa misura e quando usarlo, così da strutturare un assessment coerente con la cornice PNEI.
Registro alimentare e metriche di monitoraggio
Il registro alimentare consapevole non è un diario di calorie. Raccoglie contesto, sensazioni prima e dopo il pasto, stato emotivo, livello di urgenza, presenza o assenza di piacere e qualità della pienezza. Questi dati, riletti insieme in seduta, consentono di identificare i trigger, verificare l’efficacia degli esercizi e aggiornare il piano d’azione. Quando serve, si integrano parametri concordati con il nutrizionista per mantenere coerenza clinica.
Applicazioni cliniche e adattamenti in base al profilo del paziente
Obesità, BED e bulimia
Nel disturbo da alimentazione incontrollata e nella bulimia, la mindful eating riduce la frequenza delle abbuffate perché agisce sulla catena che collega trigger, urgenza e automatismo. Nei quadri di obesità aiuta a mitigare l’effetto rimbalzo post-dieta, a reintrodurre il piacere senza colpa e a costruire un ritmo di assunzione più stabile.
Diabete e sindrome metabolica
Nel diabete e nella sindrome metabolica, l’attenzione ai segnali interni riduce scelte impulsive e migliora l’aderenza alle indicazioni nutrizionali. Il lavoro è sempre integrato con la gestione medica, con monitoraggi concordati e obiettivi graduali che rispettano sicurezza e terapia in corso.
Disturbi gastrointestinali
Quando sono presenti disturbi gastrointestinali, l’intervento si focalizza sui collegamenti tra intestino e cervello. Migliorare lentezza, masticazione e consapevolezza del ritmo, insieme a una migliore gestione dell’ansia, riduce reattività e sintomi. La collaborazione con la nutrizione clinica è particolarmente utile quando sono in corso percorsi diagnostici o protocolli dietetici specifici.
Mindful eating in gravidanza, età evolutiva, età adulta e negli atleti
I principi restano gli stessi e varia il linguaggio. In gravidanza si lavora su ansia, nausea e fame emotiva; in età evolutiva si propongono esercizi brevi e concreti; negli anziani si privilegiano sicurezza e ritmo; negli atleti si collega la regolazione alla performance e al recupero. Nei quadri psichiatrici si usano pratiche semplici, con tempi più corti e obiettivi conservativi.
Risorse pratiche e checklist per la seduta
Questa guida sintetizza i passaggi chiave per integrare la regolazione bio-psicosociale in ogni incontro clinico, garantendo un intervento misurabile e orientato alla presenza.
- Centratura del terapeuta: Dedicare 3–5 minuti alla pratica personale prima della seduta per migliorare la presenza, la co-regolazione e la lettura dei segnali somatici del paziente.
- Apertura e check-in somatico: Valutare lo stato attuale di respiro e addome, quantificare il livello di fame/sazietà con la Scala 0–10 e nominare l’emozione prevalente.
- Intervento esperienziale focalizzato: Applicare una sola tecnica per seduta (es. pratica dell'uvetta, body scan o gestione dell'urgenza) per evitare il sovraccarico cognitivo del paziente.
- Definizione di micro-decisioni: Tradurre l’apprendimento in un’azione concreta, osservabile e situata (es. "posare le posate tra un boccone e l'altro") per le 72 ore successive.
- Monitoraggio psicometrico: Utilizzare strumenti specifici secondo l'obiettivo clinico: MASS per l'attenzione generale, MEC per la reattività alimentare, FF per il ritmo dei pasti e MQ per la qualità del piacere e della pienezza.
- Adattamenti per profilo clinico: Nel Binge Eating dare priorità al lavoro sui trigger e sull’urgenza; nell'obesità focalizzarsi sul piacere e la sazietà; nel diabete coordinare gli obiettivi con il team medico.
- Chiusura e gestione ostacoli: Sintetizzare i due apprendimenti chiave, prevedere le difficoltà immediate e confermare le metriche di monitoraggio (registri o brevi note) fino all’incontro successivo.
Per un’efficacia costante, applica questo protocollo come standard minimo di seduta: azioni chiare, metriche condivise e revisione continua.
Se desideri acquisire competenze sulla tecnica Mindful Eating partecipa al corso Mindful Eating e PNEI nell’alimentazione.


